DECLARACIÓN DE PROTECCIÓN DE DATOS - Responsable: BARCELONA IVF, S.L.P. - Finalidad: Atender a su solicitud de información y/o consulta profesional. Ponernos en contacto con usted a fin de remitirle información. Informar por medios electrónicos, sobre los servicios profesionales. - Legitimación: Consentimiento del interesado. - Destinatarios: No se cederán datos a terceros, salvo obligación legal. - Derechos: Acceso, rectificación, limitación, supresión, portabilidad y oposición, así como otros derechos. - Procedencia: Propio interesado.
Hola, me han dado resultados de KiR y soy Kir Ab C1C2 y mi pareja es C1C2. En la analitica hay una serie de parametros que se marcan como negativos o positivos. Tengo varios negativos como es el 2DS1, he leido que esto hace que el Kir se comporte como AA. Es asi? Podría tener com esta combinacion algun problema? Gracias

Apreciada MJ,
Gracias por contactarnos.
De los diferentes alelos que intervenien en la configuración de un haplotipo KIR, hay activadores e inhibidiores. El haplotipo final se establece en función de la cantidad de cada uno que la paciente posea. A efectos clínicos el haplotipo AB (aunque tenga alelos inhibidores como el que usted menciona) no se ha reacionado con un mayor riesgo de aborto cuando los embriones tienen muchos HLA-C2, así que en este sentido no debería preocuparse.
Cordialmente,
Hola buenas soi kir ab c1c2 factor v leiden estado bajo tratamiento con corticoides y heparina y aun asi e tenido tres abortos hoy en una revision ginecologica me dijeron que tengo utero septo parcial crees que los abortos se deva a utero septo parcial y no por los otros atecedentes ya que en el ultimo embrazo estaba bajo medicacion y aun asi termino en aborto

Apreciada Yanira,
Gracias por consultarnos.
Dado que usted no tiene un haplotipo de reisgo (KIR AA) de acuerdo con los estudios publicados no debería tener un riesgo aumentado de aborto.
Personalmente no recomendamos tratamientos con corticoides porque pueden interferir con la normal implantación de los embriones, creando problemas. Además no hay estudios que demuestren que reducen el riesgo de aborto.
El úter septo sí que puede aumentar el riesgo de aborto. En estos casos lo recomendable es realizar una histeroscopia para ver directamente esa cavidad y, si es posible, realizar una intervención que la devueva a su morfologia normal.
Cordialmente,
Me realice una transferencia de dos embriones calidad BC y ninguno de los dos implantó. Además, durante la beta espera, tuve calentura todas las noches. Me he hecho las pruebas KIR HLAC y los resultados son: KIR AB HLAC C/2 C/1 y mi marido es C2/C2. ¿Podría ser esta la causa de que no se implantara ninguno de los dos embriones?

Apreciada Mary,
Gracias por solicitar nuestra ayuda.
No creo que la interacción KIR/HLA-C sea su principal problema. De hecho no creemos siqueira que sea un problema ya que usted no presenta un haplotipo de riesgo (KIR AA). En base a los estudios publicados este tipo de problemas sólo aparecen cuando la receptora de los embriones es KIR AA y los embriones expresan más HLA-C2 que los de la madre, pero sólo si se transfiere más de un embrión.
Hola me echo 4 fecundaciónes y todas negativas mi pareja es hla- c2c2 y yo soy hla-c1c2 me han puesto un tratamiento de adiro y pregmisona y ácido fotrico y una inyecion de gonasik para hacerme una trasferencia de embriones congelados de día 6 de calidad b te go posibilidad de quedarme embarazada con estas alteración muchas gracias

Apreciada Sara,
Como siempre agradecer la confianza en nuestro consultorio.
Lo cierto es ue en su caso nos falta información para poder ayudarla, ya que no sabemos que haplotipo KIR es usted. Si usted no tiene un haplotipo de reisgo (esto es un haplotipo A) el tema HLA-C no tiene relevancia clínica. Y si lo tuviera, la única cosa que tene que tener en cuenta es que si s ehace una transferncia de un embrión no hay ningún estudio publicado que confirme que su riesgo de negativo o aborto es mayor.
Cordialmente,
Buenas tardes, tengo 40 años y soy KIR AB HLAC c1c1 y mi pareja es HLAC c2c2. Tengo que ir a ovodonación por mi edad y mi endometriosis. He tenido dos abortos espontáneos en los últimos 3 años.

Apreciada Griselda,
Una vez más agradecerles el que nos consulten.
En su caso, y de acuerdo con los estudios publicados, la interacción HLA/KIR no debería ser un porblema aunque tenga que hacer una ovodonación, ya que su haplotipo AB no es de riesgo.
Hasta la fecha los estudios sólo encuentran un riesgo más alto de aborto cuando la paciente es KIR AA y los embriones trasnferidos presentan más HLA-C2 de los que tiene la paciente, sobre todo cuando estos HLA-C2 no son de la paciente (como sucedería en una ovodonación dónde ningún gameto es de la receptora) o se transfiere más de un embrión.
Cuando en una donación de óvulos se transfiere un embrión no aumenta el riesgo de aborto ni siquiera en las pacientes que son KIR AA. Por lo tanto mientras haga transferncias de un sólo embrión no debería preocuparse, pero aun menos siendo haplotipo AB.
Cordialmente,
Hola tengo 27 años me hice 3 fiv una negativa y dos positiva que terminaron en aborto me hicieron estudios y resulte teniendo factor v leiden 5 y soi kir ab c2c2 el último embrazo estuve con heparina y darcotin para las células nk y alfinal termino en aborto alas 7+2 semanas crees que consiga ser madre algún día o siempre tendré abortos por causa de mis problemas hematológicos y inmunológicos

Apreciada Andrea,
Como siempre agradecerles que nos contacten.
Creemos que en su caso el aspecto inmunológico es poco relevante. Desde luego el hecho de ser haplotipo AB con HLA-C2C2 hace que no tena ningún factor de riesgo a este nivel. Por otra parte, el tema de los NK hace ya tiempo que se considera desfasado porque obedece a antiguas teorías. Los NK son células indispensables para una correcta implantación del embrión y hay cada vez más evidencia de que actuar sobre ellos no sólo no es útil, sino que puede causar efectos contraproducentes que dificulten el embarazo, sobre todo cuando se emplean, como ha sido en sus tratamientos, corticoides.
En su caso, y siempre teniendo en cuenta que no disponemos de toda la infomación necesaria pra una correcta valoración, es posible que se tenga que valorar más el aspecto genético de los embriones, sea con un PGT-A (diagnóstico genético preimplantacional) como realizando pruebas para, por ejemplo, descartar problemas genéticos en el semen (FISH, Frag ADN), pruebas que en casos de abortos de repetición recomendamos aunque el seminograma sea normal.
Cordialmente,
Buenas, tengo 35 años y llevo 2 abortos, 1embarZo a término y otro aborto más. Nos acabamos de haber las pruebas Kir Hlac y yo he salido AB C2C2 y mi chico es AB C1C2… no se si mis abortos podrían tener algo que ver con esto… a parte tengo negativos el 2DL2*004, 3DS1*049N, 2DS*full length Ex.5 y el 2DS5. Todos los demás positivos. Ojalá podáis darme algo de lux, gracias

Apreciada Marta,
Le agradecemos que nos haya consultado.
En su caso los abortos no tienen nada que ver con su configuración HLA-C/KIR. Como ya hemos dicho en ocasiones los KIR sólo dan problemas cuando la paciente es haplotipo AA (no es su caso), los embriones presentan más HLA-C2 de los que tiene la paciente (tampoco es su caso porque usted es HLA-C2C2) y, sobre todo, cuando se transfiere más de un embrión (tampoco es su caso porque estamos hablando de embarazos naturales, dónde habitualmente sólo hay un embrión en el útero).
Cordialmente,
Buenos días Nuestra situación es la siguiente: Yo soy KIR AB y HLA C1/C1. Mi marido es KIR AB y HLA C2/C2. Estamos en tratamiento FIV y hemos tenido 1 beta negativa (embriones sin analizar) y 2 bioquímicos con embriones euploides (primeros días beta muy baja y a los dos días negativa). Endometrio buen aspecto. En nuestro caso, cual sería nuestra interacción? deberíamos tener estos resultados de inmunología en cuenta como posibles motivos de no conseguir embarazo?

Apreciada Patricia,
Como siempre agradecerles la confianza depositada en nosotros.
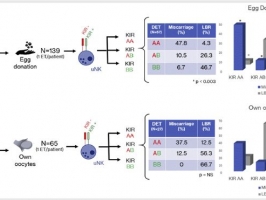
En su caso, y en base a los estudios publicados (gráfica adjunta en inglés dónde se ve que el riesgo de aborto -miscarriage- sólo es significativamente más alto en caso de pacientes AA), la interacción HLA-C/KIR no debería dar ningún problema significativo en su caso, ya que este tipo de alteraciones sólo se han descrito en pacientes que tiene KIR AA, que son los totalmente inhibitorios, siempre que se transfieran 2 embriones con una carga de HLA-C2 superior a la de la paciente. Este efecto sería más intenso en caso de donación de ovocitos porque la madre tendría que lidiar con embriones que no tienen nada de su material genético
Dado que usted es KIR AB y asumiendo que siempre se haya hecho trasnferencias de un único embrión, el riesgo de tener problemas a este nivel es extremadamente bajo.
Cordialmente,
Buenos días, mi caso es el siguiente: voy por ovodonacion y he tenido un solo fallo de implantación hasta ahora.aún así mi marido y yo nos hemos hecho pruebas y mi KIR es ab y mi marido C2C2. He leído que algunos AB se pueden comportar como AA, es esto real?? Tendría posibilidad de tener hijos de mi marido?cual sería el tratamiento? El hlac de la donante no lo sabemos, al menos aún.Gracias y un saludo.

Apreciada María,
Ante todo agradecerle que nos consulte.
Hasta dónde nosotros sabemos el único KIR que comporta un riesgo real de problemas es el AA, que es inhibitorio. Cuando ya existe un haplpotipo B se considera parcialmente activador y su interacción con los HLA-C2 del embrión no son preocupantes.
Otro factor a tener en cuenta sería su HLA-C, ya que si usted fuera HLA-C2C2 aun teniendo un haplotipo de riesgo, que no es su caso, los problemas estarían limitados a circunstancias muy concretas (un transfer de 2 embriones por ejemplo), ya que sería muy difícil que los embriones expresaran más HLA-C2 de los que usted tendría.
Por lo tanto el HLA-C de la donante en este caso no sería clínicamente relevante si nos atenemos a los estudios publicados.
Cordialmente,
Hola, Tuve una transferencia negativa en diciembre y solo nos queda un embrion, tengo 35 años. Me he hecho la prueba de kir hlac y estos son los resultados: yo tengo Kir Bx y HLA C2 C2 y mi pareja HLA C1 C2 No se que significa y que riesgos tengo Muchisimas gracias Leire

Apreciada Leire,
En primer lugar agradecerle que nos consulte.
Respecto a su consulta el riesgo de que la intereacción HLA-C/KIR pueda causar un problema en su caso es extremadamente bajo. Por un parte usted tiene un KIR B, que es de bajo riesgo y, por otra parte, usted es HLA-C2C2 por lo que es muy difícil que los embriones transferidos puedan expresar más HLA-C2 de los que usted tiene, que sería cuando podría existir un problema.
Cordialmente,